Mục lục
Hô hấp trị liệu cho bệnh nhân nhiễm COVID-19

WEST COVINA, California (NV) – Bài viết này chú trọng đến vài yếu tố chính, để chúng ta ai cũng có thể hiểu được một cách khái quát vấn đề chữa trị COVID-19 qua đường hô hấp.
Trong thời gian dịch COVID-19 đang hoành hành, bệnh nhân bị nhiễm tăng lên nhanh chóng, nhiều gia đình người Việt bị ảnh hưởng sâu đậm vì sự mất mác của thân nhân. COVID-19 không phân biệt màu da, chủng tộc, địa lý và kinh tế. COVID-19 đi khắp mọi nơi và gieo tang tóc tơi bời.
Tuy nhiên có vài điều khác biệt cho sự truyền nhiễm tùy theo môi trường sống: Thành phố hay ngoại ô? Nhà cửa san sát nhau trong cao ốc hay nơi quang đãng có đất đai rộng rãi? Bạn có giữ gìn vệ sinh cá nhân, cách ly khỏi đám đông để tạo dựng cho mình một cái rào cản vô hình, phòng ngừa sự truyền nhiễm?
Hằng ngày, TV và radio lặp đi lặp lại các tường trình về số người vị nhiễm bệnh, số người chết, thuốc chữa bệnh và cách chữa bệnh cho các ca bệnh trầm trọng. Chúng ta được nghe thêm nhiều danh từ về y học lạ tai, xưa nay rất hiếm khi nhắc tới.
Trong bệnh viện, với 38 năm làm trong ngành Hô Hấp Trị Liệu tại bệnh viện Queen of the Valley Hospital, West Covina, California, tôi đã từng làm việc với nhiều bác sĩ chuyên khoa hô hấp. Nếu phổi của bệnh nhân ngưng hoạt động vì các chứng bệnh liên quan tới hô hấp, tim mạch hoặc hậu giải phẫu, tôi phải dùng nhiều loại máy móc để cứu sống và giúp họ hồi phục.
Đối với bệnh COVID-19 thì máy hô hấp sẽ giúp được những gì?
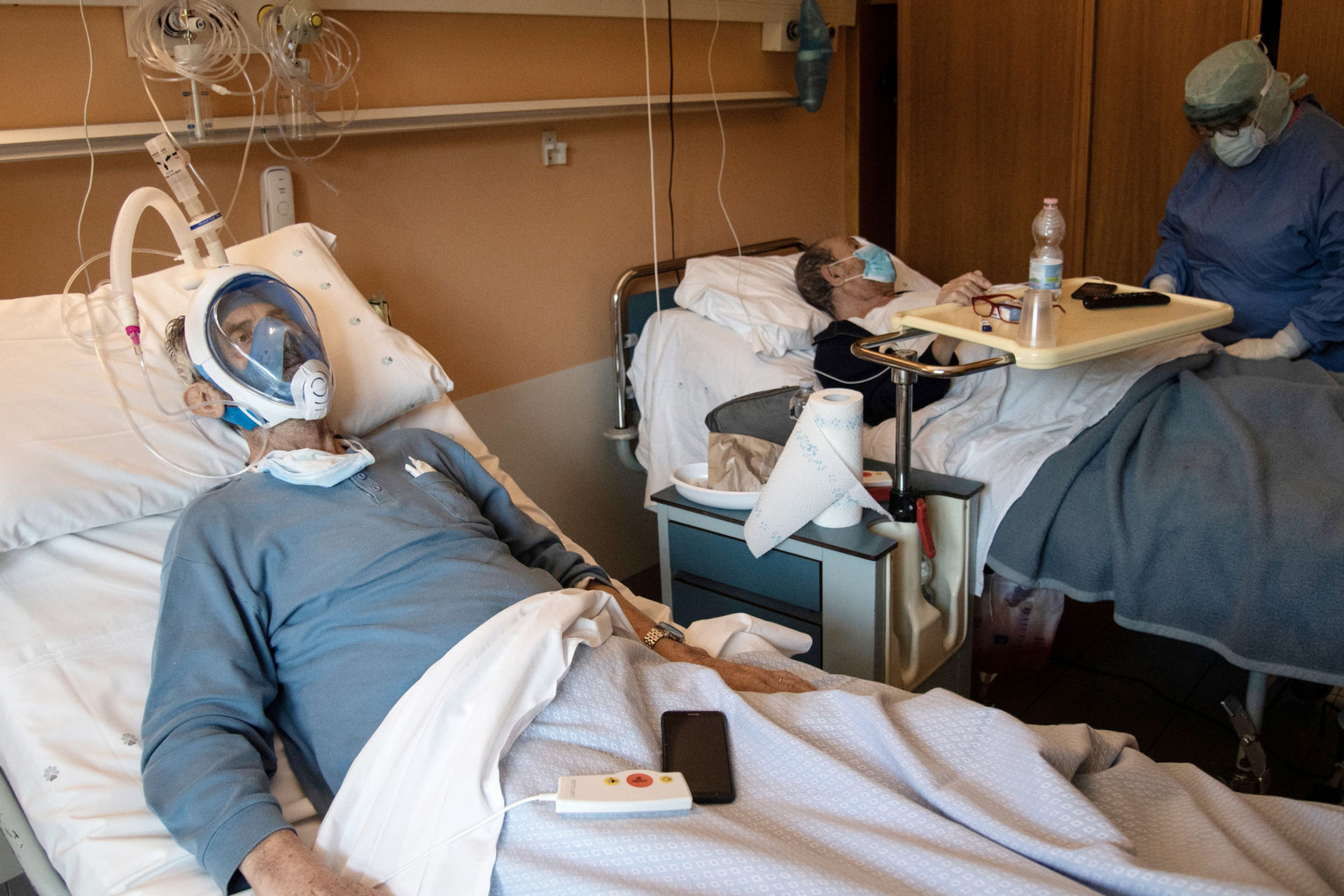
1- Khi bệnh nhân được đưa vào phòng cấp cứu vì nhiễm COVID-19 và trở nên khó thở, bác sĩ sẽ chẩn đoán và quyết định đút ống thở vào khí quản để cứu bệnh nhân. Phương pháp này gọi là “Intubation.”
Ống thở này là một ống nhựa mềm làm bằng chất polyvinyl chloride, gọi là ET tube (endotracheal tube). ET tube có nhiều loại và nhiều cỡ khác nhau. Tôi chỉ nói về một loại thông thường nhất.
Đường kính của ống 2.0 mm dùng cho trẻ thiếu tháng, và lớn nhất là 10.5 mm cho người lớn, các cỡ khác dùng cho trẻ em hoặc tùy theo cơ thể lớn nhỏ. Thông thường, đàn bà cỡ 7-7.5; đàn ông cỡ 8-9. Sau khi ống được đặt vào phổi, quang tuyến được dùng để xác định vị trí của ống. Đầu ống phải cách vị trí chia đôi của khí quản 3-5 cm (vị trí này gọi là Carina).
Phần ngoài miệng, ống được để dài thêm chừng 5-7 cm để nối vào máy thở. Nếu bạn thấy có băng keo dán trên phần môi miệng bệnh nhân thì đó là cách giữ cho ống luôn luôn nằm trong một vị trí chính xác. Khi ống đã nằm trong khí quản, sự va chạm sẽ kích thích làm đàm dãi tiết ra nhiều cùng với các chất khác từ phổi và khí quản, bệnh nhân sẽ được hút đàm thường xuyên từ trong ET tube hoặc từ miêng để thông khí.
2- Máy hô hấp (Ventilator) là gì?
Máy hô hấp là một dụng cụ y tế, giúp phổi nhận được số lượng dưỡng khí và thể tích không khí cần để thở khi bệnh nhân không còn thở được hay sức quá yếu để mang vào phổi đầy đủ hơi cho sự sống còn của các bộ phận khác như tim, não, thận…
Khi bệnh nhân cần thêm dưỡng khí, máy có thể cho từ 21% đến 100% tùy theo tình trạng của phổi. Máy đẩy vào phổi một thể tích ấn định, tính theo cân nặng của bệnh nhân, trung bình là 6-8 cc/kg áp suất dùng để đẩy khí vào phổi tự động tăng giảm tùy theo bệnh trạng của phổi. Mỗi phút bệnh nhân nhận được 12-16 lần khí.
Khi bệnh nhân từ từ thuyên giảm, số hơi thở trong máy sẽ được giảm xuống cho tới khi bệnh nhân tự thở thì họ sẽ được ra khỏi máy và rút ống thở để chỉ cần dùng các máy giản dị hơn như CPAP, Vapotherm hoặc Nasal Cannula.
-Máy CPAP: CPAP là một loại máy trợ khí nhỏ, dùng một luồng hơi với áp suất dương, có thể so sánh như một cái bơm, liên tiếp thổi nhẹ qua một cái mặt nạ áp sát vào mặt giúp cho người bệnh thở sâu hơn.
Có thể pha trộn thêm dưỡng khí nếu cần. Máy này dùng cho các ca bệnh nhẹ hoặc cho những người có bệnh Sleep apnea (ngưng thở trong khi ngủ).
-Máy Vapotherm: Vapotherm cũng là một loại máy trợ khí, được bắt đầu dùng trong vòng mười năm qua và nay trở thành rất thông dụng.
Máy chuyền khí ẩm và dưỡng khí cho bệnh nhân bằng ống cannula nhỏ qua hai lổ mũi. Hai đường ống nằm sâu chỉ vài centimeter trong mũi, đường kính mỗi ống chỉ chiếm 50% bề rộng của lổ mũi và bệnh nhân cũng là những ca bệnh nhẹ, tuy yếu nhưng có thể tự thở một mình.
-Nasal Cannula: Ống thở dưỡng khí nhỏ, đặt vào hai lổ mũi để hít thở dưỡng khí, dụng cụ này thường dùng cho các trường hợp nhẹ tại bệnh viện hay bệnh nhân cần dùng dưỡng khí tại nhà vì các căn bệnh phổi tắc nghẽn mãn tính (Chronic obstructive pulmonary diseases).
Dù ngành y khoa của Hoa Kỳ đã và đang phát triển một cách nhanh chóng, vói bao nhiêu là thuốc men và dụng cụ y tế; bệnh nhân vẫn chết nếu tình trạng quá mức nguy kịch. Nhất là khi phổi bị tàn phá nhiều, chậm đi nhà thương hoặc đã lớn tuổi và có nhiều thêm các chứng bệnh khác trong người như tiểu đường, cao huyết áp, hen suyễn, ung thư, hoặc đang chữa bằng hóa trị…
Y học không có câu trả lời khẳng định, và cũng không hoàn toàn đáp ứng được nhu cầu của nhân loại. Minh chứng là cơn dịch COVID-19 đang xảy ra cho toàn thế giới.
Trong thần thoại Hy Lạp: Vì tò mò, cô Pandora đã mở nắp cái hộp thần Zeus tặng, từ trong ấy các loại bệnh hoạn, chết chóc, xấu xa tung tóe bay ra (chắc có thêm nhiều loại virus), cô lật đật đóng cái hộp lại nhưng đã trễ. May mắn thay, trong hộp còn sót một thứ, đó là niềm hy vọng. Vì thế, bây giờ ta vẫn còn ôm ấp được một niềm hy vọng cho tương lai. Xin mọi người hãy sống trong niềm hy vọng. (Tôn Nữ Thu Nga) [qd]
Tác giả: Martin U. Müller
Dịch giả: Nguyễn Văn Vui
17-4-2020
Trong đại dịch corona người ta rất thường nói đến máy thở và năng lực trong những nơi chăm sóc đặc biệt (ICU). Nhưng việc thở máy đối với bệnh nhân thật sự có nghĩa là gì? Và tại sao không phải chỉ cần có thiết bị tối tân là đủ?
Trước hết xin nói đôi chút về các thuật ngữ. Thở máy là tiếng dễ hiểu cho từ chuyên môn là thông khí cơ học. Còn máy thở hay máy trợ thở còn được gọi trong ngành là máy thông khí.
Tuy nhiên đối với một số bệnh nhân, Covid-19 diễn ra rất cấp kỳ và nghiêm trọng, ví dụ như ở Ý, cứ mười bệnh nhân thì một người phải được thông khí cơ học, nói cách khác là phải thở máy.
Quyết định cho một bệnh nhân thở máy hay không, điều này dựa trên phán đoán của bác sĩ điều trị – mà tới nay không có một định chuẩn nào xác định rõ ràng cả. Việc cho một bệnh nhân thở máy tùy thuộc rất ít ở các chỉ số xét nghiệm từ phòng lab, mà tùy thuộc nhiều hơn ở tình trạng lâm sàng của người đó.
Các điểm quyết định là tần số thở và nồng độ oxy
Một chỉ số quan trọng là nhịp thở. Thông thường, một người trưởng thành khỏe mạnh hít vào/ thở ra 12 đến 18 lần trong một phút. Nếu tần số đó tăng lên hơn 35 nhịp thở trong mỗi phút và bệnh nhân ngày càng phải sử dụng các cơ phụ trợ quanh ngực để thở, thì đây là một dấu hiệu rõ ràng cho thấy cơ hoành có thể sớm bị mỏi mệt. Hành vi của người bệnh lúc đó cũng thay đổi nhanh chóng: Họ bị choáng váng, bồn chồn và các động tác thở dường như không được điều phối nhịp nhàng nữa.
Thật ra thì trong hoàn cảnh đó người ta không cần tới những xét nghiệm máu để quyết định cho thở máy – tuy nhiên việc phân tích khí trong máu vẫn có thể được thực hiện và giúp cho quyết định trên. Ở các bệnh nhân Covid-19 nặng, hình ảnh lâm sàng rất phức tạp. Nhiều người bệnh thiếu hụt oxy nghiêm trọng, mặc dù họ được cung cấp oxy qua mặt nạ với liều thật cao. Trễ nhất là lúc này, họ phải được cho thở máy.
Thở máy có nhiều phương thức khác nhau
Thông khí cơ học là một trong những trụ cột cơ bản của trong khoa Hồi sức Cấp cứu hiện đại. Bác sĩ cấp cứu phân biệt giữa thông khí hỗ trợ và thông khí kiểm soát; cũng có những phương thức hỗn hợp.
Thông khí hỗ trợ được sử dụng khi bệnh nhân vẫn có thể tự thở một mình được, nhưng không còn đạt được thể tích không khí cần thiết. Trong trường hợp này, việc hô hấp cần được máy hỗ trợ.
Trên các máy trợ thở (mỗi máy giá đến vài chục ngàn Euro), các bác sĩ có thể điều chỉnh số lần mà bệnh nhân cần được trợ thở. Họ có thể theo dõi từng hơi thở trên màn hình: áp suất trong phổi, tần số thở, thời gian thở ra, lượng không khí mà bệnh nhân nhận được mỗi phút, nồng độ oxy hoặc độ ẩm của không khí… Mục tiêu là tăng độ bão hòa oxy trong máu, tức là mức độ oxy hóa của các hồng cầu, ít nhất là phải lên đến 90%. Một người khỏe mạnh đạt được từ 97 đến 100% khi tự thở bình thường. Không khí thở ra cũng được phân tích. Ở đây hàm lượng CO2 là rất quan trọng, nơi nào oxy đi vào, CO2 phải thoát ra. Phương pháp đo này được gọi là thán đồ.
Thời gian thở máy kéo dài khoảng 7 ngày
Các máy thở trong những đơn vị chăm sóc đặc biệt (ICU) đều được kết nối với nguồn cung cấp oxy trung ương của bệnh viện. Thông thường, máy thở cũng cần điện, trong bệnh viện, chúng được kết nối với nguồn điện liên tục: Nếu bị cúp điện, máy phát điện của nhà thương sẽ khởi động lập tức và bảo đảm nguồn điện có ngay.
Những người mắc bệnh Covid-19 nặng là một thách thức đối với các bác sĩ cấp cứu. Nhiều đơn vị chăm sóc đặc biệt những bệnh nhân này cho họ nằm sấp và cho họ thở máy với phương thức PEEP. Cho nằm sấp, vì trong tư thế bất thường này áp lực trong phổi giảm xuống và việc cung cấp oxy được cải thiện. Còn PEEP là viết tắt của “Positive end-expiratory pressure”, tiếng Việt gọi là “áp lực dương cuối kỳ thở ra“: Khác với khi người ta thở bình thường, ở đây không khí sẽ được ép vào phổi với áp lực. Như vậy việc trao đổi khí sẽ tốt hơn và các cánh phổi không bị ép xẹp. Lý do là vì cuối kỳ thở ra phổi sẽ thích ứng với áp suất xung quanh, nên máy thở sẽ sử dụng một van đặc biệt để giữ áp suất trong phổi cao.
Bệnh viện Đại học Ludwig Maximilians ở München vừa cho biết trong tuần trước rằng, thời gian thở máy trung bình cho bệnh nhân Covid-19 trong nhà thương của họ là 7 ngày. Tuổi trung bình của các bệnh nhân thở máy là 67 tuổi. 5 trên tổng số 36 bệnh nhân đó đã có diễn biến rất xấu, nên phải được chữa trị thêm bằng máy ECMO. Đằng sau cái tên khó nhớ này là phương pháp “oxy hóa máu bằng màng ngoài cơ thể”: Máu của bệnh nhân được bổ sung oxy bên ngoài cơ thể và được máy bơm trở lại cho họ. Các bệnh viện lớn ở Âu – Mỹ đều có phương tiện ECMO.
Quan trọng nhất là nhân viên điều trị có kinh nghiệm
Nếu tình trạng của bệnh nhân thở máy ổn định lại, thì bác sĩ điều trị tiến hành việc cai thở máy để họ trở lại tự thở bình thường. Quá trình này được gọi là Weaning và cũng hơi phức tạp. Weaning được thực hiện càng sớm càng tốt. Điều kiện là người bệnh có đáp ứng cai thở máy và có phản xạ hô hấp trở lại. Không phải là hiếm khi, Weaning tốn nhiều thời gian hơn và bệnh nhân phải quay lại với máy thở trong vòng 24 giờ. Tình trạng này cũng làm thu hẹp năng lực của các đơn vị chăm sóc đặc biệt trong cuộc khủng hoảng corona.
Như vậy không phải chỉ cần có máy móc hiện đại mà có thể cứu giúp các bệnh nhân Covid-19 được. Ngay khi dịch bệnh đang lên cao, chính phủ Đức đã nhanh chóng đặt mua hàng chục ngàn thiết bị tối tân. Nhưng không phải là chỉ cần gắn máy thở và bật nút cho chạy là xong việc.
Bà Claudia Spies, trưởng khoa Hồi sức Cấp cứu tại nhà thương Charité ở Berlin – bệnh viện lớn nhất châu Âu – chia sẻ: “Điều trị một bệnh nhân Covid thở máy trong khoa chăm sóc đặc biệt là rất phức tạp. Ngoài máy thở, nhân viên điều trị phải có tay nghề, có kinh nghiệm, đặc biệt là các bác sĩ và y tá chăm sóc đặc biệt, mới bảo đảm được việc điều trị thành công”.
Ngay cả ông Stefan Dräger, người đứng đầu sản xuất máy thở Dräger tại Đức, cũng không cho số lượng các máy thở là vấn đề cốt lõi, mà quan trọng hơn nhiều là làm sao trang bị cho tốt, với các thiết bị công nghệ cao cho một số trung tâm chăm sóc chuyên sâu.
Tiếng Dân
Một nghiên cứu từ Hoa Kỳ (Fallstudie aus den USA) cho thấy tỷ lệ tử vong cao ở những bệnh nhân Covid-19 được kết nối với máy thở. Trong nghiên cứu, kết quả của 5700 bệnh nhân Covid-19 nhập viện ở khu vực thành phố New York được xem xét. 14,2% bệnh nhân được xuất viện hoặc tử vong (2634) được điều trị tại khu chăm sóc đặc biệt, 12,2% được thở máy xâm lấn, 3,2% được điều trị bằng liệu pháp thay thế thận và 21% tử vong. Tỷ lệ tử vong cho những người cần thở máy là 88,1%.
Khi một cái máy đảm nhiệm chức vụ thở
Bất cứ ai bị bệnh Covid-19 nặng đều phải cần máy thở trợ giúp. Chuyện gì xảy ra lúc này? Và bệnh nhân cảm nhận điều gì?
Tom Kattwinkel và Annick Ehmann
Vũ Ngọc Chi dịch từ
Wenn eine Maschine die Atmung übernimmt
22. April 2020

Máu nghèo oxy từ cơ thể được làm giàu với oxy quan trọng cho sự sống, carbon dioxide được giải phóng và được thở ra. Cụ thể hơn, các hồng huyết cầu được “nạp” oxy. Nếu tất cả đều đầy, người ta nói về độ bão hòa oxy của máu là 100 phần trăm. Chuẩn mực ở những người khỏe mạnh là từ 97 đến 100 phần trăm.
Nhiễm vi-rút corona mới trong trường hợp nghiêm trọng có thể gây viêm phổi, do đó có thể làm cản trở sự trao đổi khí được mô tả trên, hậu quả: khó thở. Nhập viện để theo dõi quá trình bệnh thì cần thiết.
Căn bệnh của khoảng 5 phần trăm các bệnh nhân xảy ra nghiêm trọng. Những trường hợp này cần được chăm sóc đặc biệt, nhiều người bằng máy thở.
Hầu hết các bạn đã nhìn thấy một lần các hình ảnh này: Đường cong màu, hình răng cưa và các số chạy trên màn hình theo dõi, trong khi không khí giàu oxy được dẫn vào phổi của bệnh nhân thông qua một ống chỉ dày dưới một cm. Ông ta nằm trong phòng chăm sóc đặc biệt và ngủ, đang hôn mê nhân tạo. Ống thở giúp ông ta vẫn còn sống.
Cho dù nó diễn ra khi nhập viện trực tiếp vào khu chăm sóc đặc biệt hoặc ban đầu đến khu bình thường, nó tùy thuộc vào tình trạng của người bị bệnh. Các triệu chứng sau đây trong tình trạng nguy kịch:
Những người bị bệnh khó thở, độ bão hòa oxy giảm và nhịp hô hấp được tăng lên rất nhiều, ví dụ ở mức 30 lần mỗi phút. Khoảng một nửa sẽ là bình thường. Trong bệnh viện, chụp cắt lớp vi tính (CT), một phương pháp xem xét bằng hình ảnh trong y học, thường cho thấy các ổ viêm trong phổi.
Tùy thuộc vào mức độ nghiêm trọng của các triệu chứng, có nhiều cách khác nhau để giúp đỡ bệnh nhân trong phòng bệnh. “Đầu tiên luôn là liệu pháp oxy”, Stefan Kluge, giám đốc bệnh viện chăm sóc đặc biệt tại Trung tâm Y tế Đại học Hamburg-Eppendorf (UKE) giải thích. Cùng với các đồng nghiệp, ông đã soạn thảo các hướng dẫn hiện tại về chăm sóc tích cực cho các bệnh nhân Covid-19.
Trong quá trình trị liệu bằng oxy, bệnh nhân nhận được oxy từ chai hoặc ống qua ống thông mũi. Nếu tình trạng sức khỏe không được cải tiến, các bước tiếp theo phải được thực hiện.
Một khả năng gọi là liệu pháp oxy lưu lượng cao. “Có thể cung cấp oxy nồng độ cao, được làm nóng và làm ẩm thông qua ống thông mũi đặc biệt”, ông Kluge nói. 40 đến 60 lít oxy có thể được đưa vào mỗi phút.
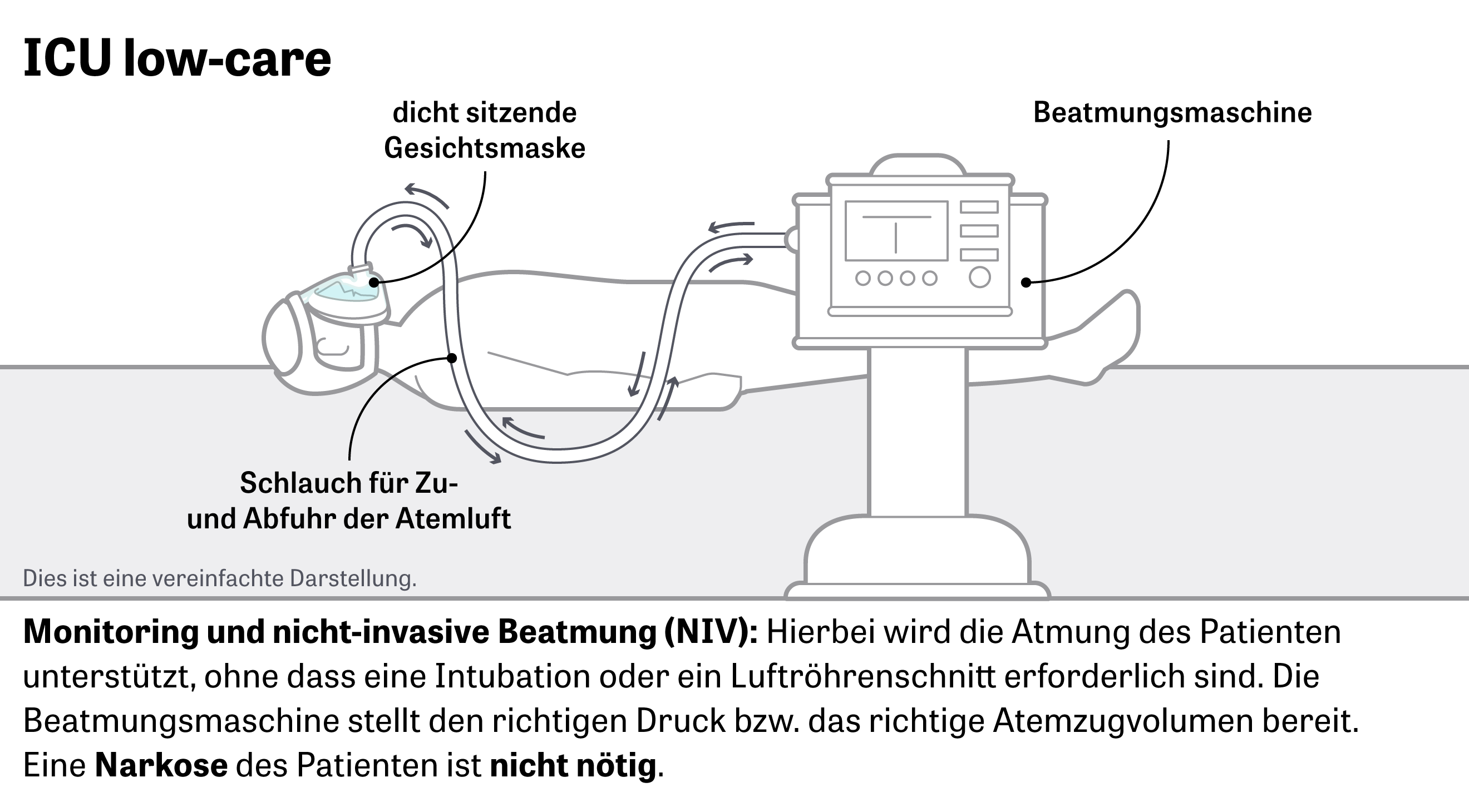
Khi thở ra, áp lực ngược nhỏ vẫn còn, gọi là Áp suất cuối khi thở ra (PEEP). “Nó giống như thở ra chống lại một đề kháng gia tăng”, Kluge giải thích. Áp lực tích cực này được cho là giữ cho phế nang nhỏ mở, mà bị đe dọa sẽ bị tổn thương từ hậu quả của bệnh. Nhiều phế nang mở hơn gây ra sự trao đổi oxy hiệu quả hơn.
Tuy nhiên, cả liệu pháp oxy lưu lượng cao và NIV với mặt nạ miệng hoặc mũi đều có nguy cơ nhiễm trùng tiềm tàng cho nhân viên bệnh viện khi điều trị. Virus, theo bác sĩ chăm sóc tích cực, tùy thuộc vào giai đoạn của bệnh, chủ yếu là trong cổ họng của bệnh nhân. “Nếu tôi thổi không khí vào và mặt nạ không đúng vị trí, chẳng hạn, có nhiều nghiên cứu cho thấy virus có thể được phát hiện trong không khí ở khoảng cách 50 đến 60 cm quanh đầu bệnh nhân hoặc miệng và mũi của bệnh nhân . “
Một mặt, quần áo bảo hộ đầy đủ cho nhân viên thì rất quan trọng, mặt khác, mặt nạ vừa khít cũng vô cùng quan trọng. Việc sử dụng mũ thông khí có thể giúp giảm nguy cơ nhiễm trùng. Tuy nhiên, những chiếc mũ này không thích hợp cho tất cả các bệnh nhân và việc sử dụng phức tạp hơn nhiều, Kluge nói. Trái ngược với Ý, do đó chúng không đóng vai trò lớn ở Đức.
Với các hình thức hỗ trợ hô hấp được đề cập, tức là NIV và liệu pháp lưu lượng cao, bệnh nhân tự xác định nhịp hô hấp, đó là thông khí hỗ trợ. Một trong những mục tiêu của trị liệu là đạt được ít nhất 90 phần trăm độ bão hòa oxy trong máu. Điều này không phải lúc nào cũng có thể với các phương pháp được mô tả.
Nếu tình trạng sức khỏe bệnh nhân tiếp tục xấu đi trong lâm sàng, một kỹ thuật thậm chí hiệu quả hơn nhưng cũng xâm lấn hơn có thể được sử dụng: thông khí qua ống. Xâm lấn có nghĩa là một ống, được đưa vào khí quản và bệnh nhân được cho hôn mê nhân tạo. Trong các trường hợp đặc biệt, việc tiếp cận với khí quản có thể thông qua mũi hoặc một vết mổ khí quản.
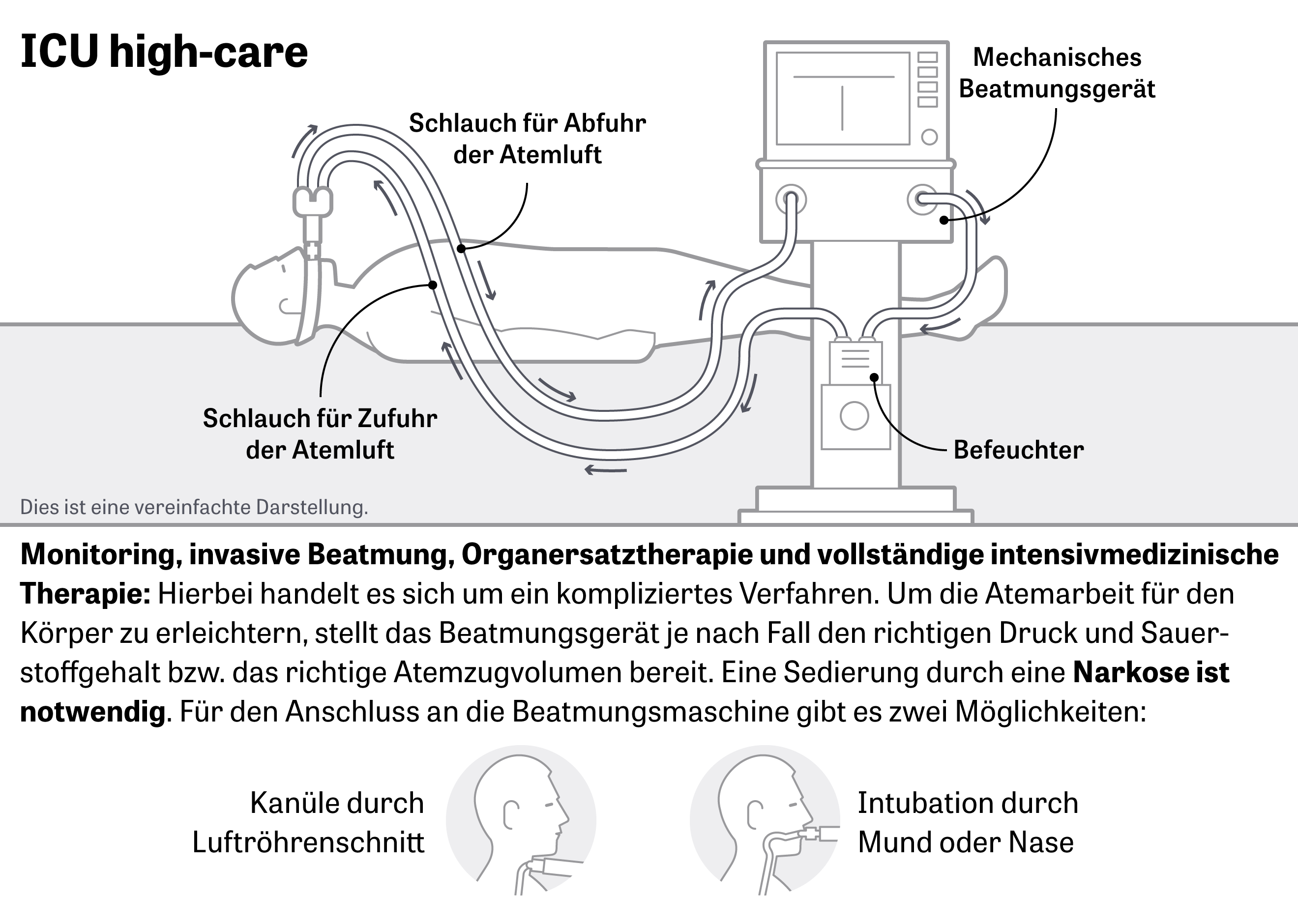
“Trước tiên chúng tôi phải cho thuốc ngủ hoặc thuốc gây mê và thuốc giảm đau để bệnh nhân chịu đựng được ống mỏng này”, Kluge giải thích. Các ống được liên kết với một màn hình và máy thở. Từ giờ trở đi, máy này sẽ đảm nhận công việc hô hấp của người bệnh, bằng cách đưa lượng khí nhỏ vào phổi với cao áp. Ở đây bệnh nhân không góp phần gì cả, nhịp hô hấp được chỉnh từ máy. Cái này gọi là thông khí kiểm soát.
Trong lúc này, người bệnh được cho ăn qua ống thông dạ dày, phải đặt ống thông tiểu để bài tiết. Chất lỏng và thuốc được đưa vào thông qua truy cập mạch máu.
Trong trường hợp đặc biệt nghiêm trọng, bệnh nhân được đặt nằm trên bụng trong khoảng thời gian 16 giờ. Kluge giải thích điều này như sau: Nếu bạn tưởng tượng mặt cắt ngang của phổi, có tỷ lệ lớn ở lưng. Trong những phần này, khi nằm ngửa chất lỏng và các tế bào viêm sẽ tụ tập và phế nang sẽ bị tổn thương thường xuyên hơn. Lật ngược lại trên bụng có nghĩa là những phần phổi này có thể được thông khí tốt hơn nhiều. Cơ thể hấp thụ nhiều oxy hơn.
Có những bệnh nhân trong đó chức năng phổi bị hạn chế nghiêm trọng đến mức ngay cả trong cách này cũng không đủ oxy đến trong máu. Trong những trường hợp hiếm gặp này, oxy hóa máu qua màng ngoài cơ thể (ECMO) cũng có thể được thực hiện.
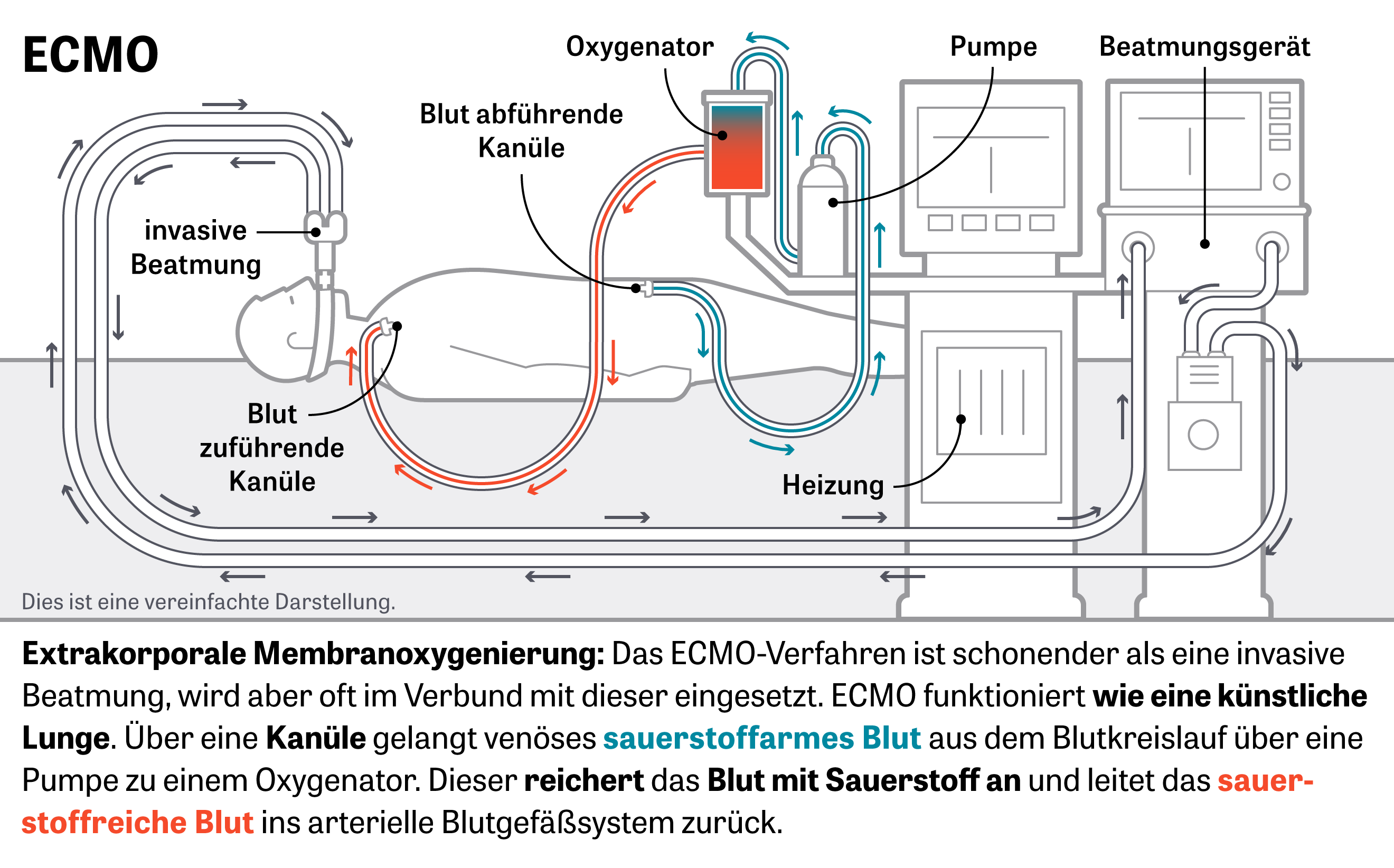
Trong quá trình này, máu nghèo oxy được truyền qua cơ thể từ bệnh nhân đến một thiết bị bên ngoài và được oxy hóa ở đó, nghĩa là được làm giàu bằng oxy. Carbon dioxide được loại bỏ khỏi máu cùng một lúc. Máu oxy sau đó được đưa trở lại cơ thể thông qua một truy cập thứ hai. Vào thời điểm phỏng vấn với Kluge, ba trong số 15 bệnh nhân cần thở máy trong phòng chăm sóc đặc biệt tại UKE cũng lệ thuộc vào ECMO.
Còn bệnh nhân? Ông ấy không cảm nhận bất cứ điều gì về tất cả những điều này lúc đầu. Chỉ khi tình trạng ổn định dưới thông khí thì thuốc ngủ mới được cho giảm dần để người bệnh có thể liên lạc được, ví dụ bằng cách bắt tay. “Chúng tôi liên tục theo dõi bệnh nhân, tức là nhân viên điều dưỡng và bác sĩ, và tất nhiên đảm bảo rằng bệnh nhân được thư thái”, Kluge nói. Dấu hiệu căng thẳng có thể bao gồm nét nhăn trên mặt, mồ hôi, huyết áp cao hoặc nhịp tim. Bạn có thể phản ứng với các dấu hiệu bất cứ lúc nào và ngăn ngừa cơn đau không cần thiết bằng thuốc.
Trong khi đó, các bác sĩ liên tục điều chỉnh liệu pháp thông khí tùy theo tình trạng của bệnh nhân. “Chúng tôi muốn bệnh nhân cùng làm việc thông khí sau vài ngày,” bác sĩ chăm sóc tích cực nói. Để làm điều này, chế độ của máy thở có thể được thay đổi. Thay vì làm tất cả công việc thở, nó chỉ đảm nhận một phần được giảm trong quá trình. Nói chung, thông khí càng kéo dài, cơ hô hấp càng bị suy yếu và việc trở lại nhịp thở tự nhiên trở nên khó khăn hơn.
Ngoài vi-rút corona, các vi-rút khác như cúm hoặc vi khuẩn như phế cầu khuẩn có thể gây viêm phổi nặng, làm cho thông khí xâm lấn được mô tả trong khu chăm sóc đặc biệt cần thiết. Thường thì cả bệnh nhân bị chấn thương sọ não nghiêm trọng hoặc sau khi trải qua phẫu thuật lớn thường được đặt trong tình trạng hôn mê nhân tạo.
Trong trường hợp quá trình của bệnh Covid-19 trở nên nghiêm trọng, ống dẫn thường phải được giữ lại ở khí quản trong vài ngày, thường là gần một tuần. Thời gian nằm trong phòng chăm sóc đặc biệt kéo dài trung bình mười ngày. Và cũng có tiếng nói ủng hộ việc thông khí không xâm lấn của bệnh nhân Covid 19 với mặt nạ và oxy lâu hơn. Chuyên gia về phổi Thomas Voshaar từ Hiệp hội Viêm phổi Đức Việc và làm thế nào những người mắc bệnh phục hồi sau khi điều trị thông khí xâm lấn có thể phụ thuộc vào một số yếu tố. Các nghiên cứu cho thấy ngoài thời gian thông khí, tuổi tác và các bệnh trước đây đóng vai trò chính. Tất nhiên, nó cũng phụ thuộc vào mức độ phù hợp của bạn trước đây, Kluge nói thêm.
Nói chung, liệu pháp chuyên sâu và thông khí này cứu nhiều mạng sống. Nhưng Kluge cũng nói rằng điều này có thể đi đôi với hậu quả sức khỏe đáng kể. Đó là lý do tại sao bạn cố gắng sử dụng các phương pháp không xâm lấn bất cứ khi nào có thể, Kluge nói., ví dụ, cảnh báo không nên đặt nội khí quản quá sớm vì việc điều trị kéo theo nhiều biến chứng.
Ngay sau đó, thường có những thiếu sót về nhận thức và trạng thái nhầm lẫn, gọi là mê sảng. “Bệnh nhân không còn biết tên mình, nhìn thấy chuột xám hoặc bị ảo giác”, bác sĩ mô tả tình trạng này. Nguyên nhân không rõ ràng. Thiếu oxy có thể là một nguyên nhân, nhưng không bắt buộc.
Ở một số bệnh nhân cũng đưa đến hạn chế trong chức năng phổi. Điều này có thể bị sẹo viêm phổi nặng gây ra cũng như tổn thương bị gây ra bởi thông khí. Trong trường hợp viêm phổi liên quan đến coronavirus, hậu quả của phổi vẫn chưa được nghiên cứu đầy đủ, Kluge giải thích.
Tuy nhiên, bác sĩ chăm sóc tích cực trấn an, phần lớn bệnh nhân có khả năng phục hồi tốt sau khi điều trị hoàn tất. Ngay cả các môn thể thao như lặn bình thường có thể vẫn được tận hưởng, tất nhiên, với điều kiện là bạn phải kiểm tra kỹ lưỡng trước bởi bác sĩ chuyên môn về phổi.
