Mục lục
The deadly viruses that vanished without trace
It was the year 1002. The English king Ethelred II – not-so-fondly remembered as “Æthelred the unready” – was at war. For over a century, Viking armies had been scoping out the land as a potential new home, under the command of leaders with well-groomed facial hair and evocative names, such as Swein Forkbeard.
So far, the Vikings had found the English resistance enticingly weak. But Ethelred had decided to make a stand. On 13 November, he ordered for every Danish man in the country to be rounded up and killed. Hundreds perished, and the incident went down in history as the St Brice’s Day massacre. Ethelred’s brutal act proved to be in vain, and eventually most of England was ruled by Forkbeard’s son.
But what was a bad day to be a Viking in England was a gift for modern archaeologists. Over a thousand years later, 37 skeletons – thought to belong to some of the executed victims – were discovered on the grounds of St John’s College in Oxford. Buried with them was a secret.
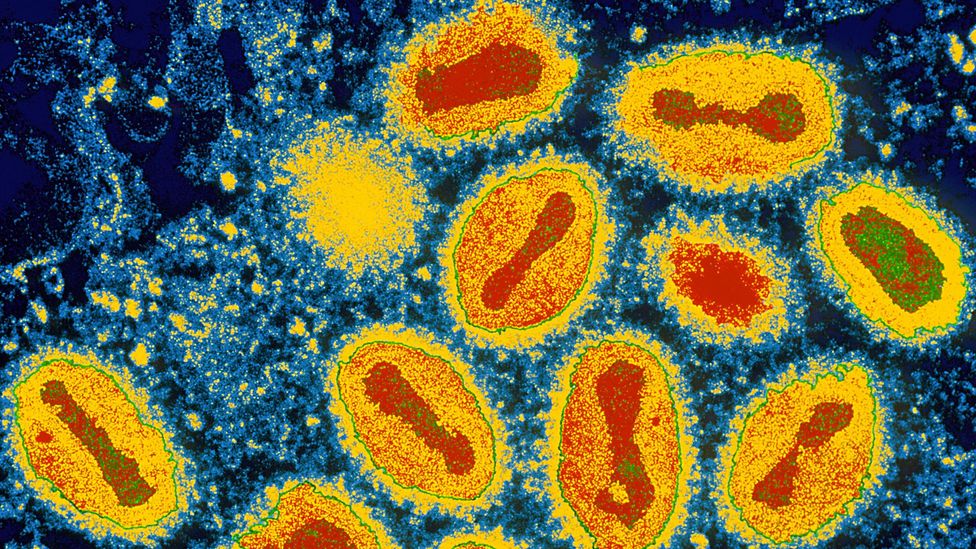
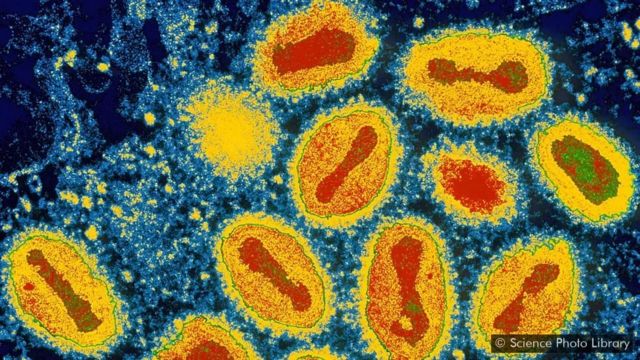
When scientists analysed DNA from the remains earlier this year, they found that one of the men had been doubly unfortunate. Not only was he violently murdered – at the time, he had been suffering from smallpox.
And there was another surprise. This wasn’t the smallpox virus that we’re familiar with from recent history – the kind that was famously driven to extinction in the 1970s by a determined vaccination programme. Instead, it belonged to a remarkably different strain, one which was previously unknown, and silently disappeared centuries ago. It seems that smallpox went extinct twice.
By now the story of how new viral threats emerge should be familiar – the close contact with infected animals, the virus leaping between species, the “patient zero” who catches it first, the super-spreaders who carry it across the globe. But what occurs at the end of a virus’s existence is only just starting to gather interest. Why do some viruses disappear? And what happens to them?
As the threat posed by these tiny, primitive life forms grows ever stronger, scientists are racing to find out.

A global vaccination programme pushed smallpox into extinction in the wild, although the virus still exists in two secure laboratories (Credit: Alamy)
One of the most recent viruses to vanish was Sars. The world first became aware of its existence on 10 February 2003, after the Beijing office of the World Health Organization (WHO) received an email describing “a strange contagious disease” which had killed 100 people in the space of a week.
The earliest cases occurred in Guangdong, a coastal province in southeast China known for its many restaurants serving exotic meats. At the time, local wet markets bustled with racoons, badgers, palm civets, doves, rabbits, pheasants, deer and snakes, which were often dispatched on the spot, mere metres from where people ate. It was common to find beheaded and disembowelled animals just lying around. Even in the earliest days of the epidemic, it was clear how Sars had emerged.
Fast-forward two years, and the virus had infected at least 8,096 people, 774 of whom died. But it could have been so much worse.
Like its close relative Covid-19, Sars had many of the necessary qualities for world domination – it was an RNA virus, meaning it was able to evolve rapidly, and it was spread through droplets expelled when breathing, which are hard to avoid. At the time, many experts were concerned that the virus could cause devastation on the same level as the HIV crisis, or even the 1918 flu pandemic, which infected a third of the world’s population and killed 50 million.
Instead, Sars disappeared as abruptly as it arrived. By January 2004, there were just a handful of cases – and by the end of month, the last suspected natural infection was announced. Oddly, while “patient zero” describes the first known person to be infected with a virus, there is no equivalent label for the last ever person to catch it in the wild. But this would arguably apply to a 40-year-old man with the family name of “Liu” from the southern city of Guangzhou. (There was another outbreak a couple of months later, when it is thought to have escaped from a Beijing research lab – twice).
So what happened?
In a nutshell, we got lucky. According to Sarah Cobey, an epidemiologist at the University of Chicago, Sars was driven to extinction by a combination of sophisticated contact-tracing and the quirks of the virus itself.

It took a global effort of surveillence and control measures to eliminate Sars (Credit: Reuters)
When patients with Sars got sick, they got very sick. The virus had a staggeringly high fatality rate –almost one in five patients died – but this meant that it was relatively easy to identify those who were infected, and quarantine them.
There was no extra spread from people without symptoms, and as a bonus, Sars took a relatively long time to incubate before it became contagious, which gave contact-tracers extra time to find anyone who might be infected before they could pass it on.
“But also governments and institutions acted really fast,” says Cobey.
The case of Liu Jianlun, who caught the virus before it had been properly identified, shows just how differently the Sars pandemic could have played out. The 64-year-old specialist in respiratory medicine became infected after treating a patient at the hospital where he worked in Guangdong Province. On 21 February 2003, Jianlun travelled to Hong Kong to attend a wedding, and checked into a room on the ninth floor of the Metropole Hotel. Although he had been suffering a slight fever and mild respiratory symptoms for five days, he was well enough to do some sightseeing with a relative. But the following day his symptoms had worsened, so he walked to a nearby hospital and asked to be put into isolation. By then, he had already unwittingly infected 23 people, including guests from Canada, Singapore and Vietnam, who then carried the virus back to their own countries, where they spawned further outbreaks.
In the end, the WHO estimated that around 4,000 cases could be traced back to Jianlun, who himself succumbed to the virus. Without the global effort to eliminate Sars, and the virus’s built-in features that made this easier, there’s little doubt the pandemic could have spiralled out of control.
Unfortunately this situation is extremely unusual. Other than Sars, only two other viruses have ever been driven to extinction on purpose – smallpox and rinderpest, which affects cattle. “It’s not trivial. It’s really very difficult when you have a virus that’s well adapted,” says Stanley Perlman, a microbiologist at the University of Iowa.
The war against these two viruses was won using vaccines, which are also set to eliminate polio – cases have decreased by 99% since the 1980s – and possibly eventually measles, though recently these efforts have been set back by war, the anti-vaxxer movement and Covid-19.
So, what about the other viruses that have plagued humanity in recent years? Will Ebola disappear? And where did swine flu go?
Vaccinations can help prime the human immune system to fight off viruses, making it harder for them to spread (Credit: Press Association)
Unfortunately, some viruses are unlikely to ever go extinct, because we aren’t their only host.
In humans, outbreaks of Ebola end all the time. There have been at least 26 across Africa since the virus was discovered in 1976, and these are just the ones that caused enough cases to be picked up by health authorities. They tend to occur when the virus hops from an animal – usually a bat – to a human, who then infects other humans. As long as there are bats, it may always be with us, regardless of whether there is a single person infected anywhere on the planet.
In the West African country of Guinea, one analysis by Emma Glennon and colleagues at the University of Cambridge found that subtly different types of Ebola are likely to have jumped from an animal to a person roughly 118 separate times, often without anyone noticing.
Indeed, the amount of genetic variation between the strains responsible for different outbreaks suggests that these “spillover” events are alarmingly common.
Though the 10th Ebola outbreak to have plagued the Democratic Republic of the Congo was declared officially over on 25 June this year – and there’s no evidence the strain that caused it has lingered on in humans – by then another had already begun. The 11th outbreak is currently confined to the north-west of the country, and is thought to be caused by a brand new type of Ebola, which was acquired from an animal entirely independent of all the others.
Local health authorities and the WHO face several other challenges when it comes to fighting Ebola. A lack of funding has made surveillance of Ebola cases difficult, while the presence of armed groups in the affected areas is making it unsafe for health workers. There is also reluctance among some to seek treatment for Ebola, with people preferring instead to stay in their communities. Of the six species of Ebola, there is only a vaccine for one of them – the type that killed 11,000 people in West Africa between 2013 and 2016.
Even with a Herculean effort to eradicate the virus from human populations, it will still remain circulating in its original host – bats.
This means the only way to drive the virus to extinction is to eliminate it in the wild, which is a near-impossible task.
Similarly Mers, which hit global headlines in 2012 when it first emerged after infecting humans from camels, is thought to have crossed over to people on hundreds of separate occasions since then.

The fight against Ebola in Africa has been complicated by the fact the virus continues to circulate in wild animals (Credit: Reuters)
“Sars went away because there’s no other obvious host,” says Perlman. Sars is thought to have made the leap to humans via a palm civet, a tree-dwelling jungle mammal that’s considered a delicacy in China. Perlman points out that the virus couldn’t just retreat back to this species, because they aren’t commonly infected – the individual animal that gave it to a human was probably one of very few which were infected, and may have caught it directly from a bat.
The same cannot be said for Covid-19, which again, is thought to have originally belonged to bats, before briefly being passed on to another animal – possibly pangolins – and eventually humans. “With Covid-19, the reservoir is now us,” says Perlman. In fact, it’s become so much of a human virus that scientists have begun to wonder if it will spread the other way around – from humans to wildlife, in a kind of “reverse spillover”, if you will. This would make it even harder to stamp out.
This brings us to another possible scenario, which involves viruses that exist continuously in people. While they may well be with our species forever, it turns out individual lineages of virus vanish remarkably regularly.
Take the flu, of which there are two main types.
Firstly there’s influenza A, which infects many other animals as well as humans – mostly aquatic birds, from ducks and geese to rare Antarctic wildlife, such as the Giant Petrel – but is always with us in one form or another. This kind is responsible for the majority of cases of seasonal flu– and it also causes pandemics.
Then there’s influenza B, which only infects humans and – oddly – seals, and never causes pandemics.
For years, it was thought that the influenza A strains we live with are constantly evolving to be better able to infect us. But the latest scientific research shows that this is not the case.
It turns out that anyone who died before 1893 will never have been infected with any of the influenza A strains that exist today. That’s because every flu virus that existed in humans until about 120 years ago has gone extinct. The strain that caused the 1918 pandemic has also disappeared, as has the one that led to the 1957 avian flu outbreak, which killed up to 116,000 people in the US, and the type of flu that was circulating in 2009, before swine flu emerged.
Polio was recently announced to have been eradicated in Africa after a long-running vaccination programme (Credti: Getty Images)
Established flu strains tend to continue evolving down many different paths – then the vast majority will abruptly go extinct. Every few decades, a new type of flu will evolve to replace them, usually made from a combination of old flu viruses and new ones, fresh from animals.
“It’s really interesting because if you’re focused on any particular strain – or more like, any particular genetic sequence that is replicating itself – there is a very, very high extinction rate,” says Cobey. “Strains are dying out every couple years now. It’s complicated, but we are seeing a very high turnover.”
Intriguingly, rather than adapting to humans over time, it seems that H1N1 – the type that caused the 1918 flu pandemic and swine flu, and has now disappeared – had been quietly accumulating mutations which were useless or even actively harmful to its own survival.
Now some scientists are suggesting that speeding this process up might allow us to use the rapid evolution of endemic human viruses to our advantage. The idea has been around for a while as a way to rid ourselves of the flu and colds – but recently it was also suggested as a method of combating Covid-19.
At the heart of the plan is the biology of “RNA viruses” – a group that includes many of humanity’s most intractable pathogens, including HIV, the flu, coronaviruses, and Ebola. Their genetic material is made of RNA as opposed to DNA, which means that when they hijack their host’s machinery to copy themselves, they don’t include a “proofreading” step where they check for mistakes.
This is usually thought of as a bad thing for humans, because these mutations mean that there’s an extraordinary amount of genetic diversity among RNA viruses, allowing them to evolve rapidly – so any vaccines or drugs that target them quickly become obsolete.
“Although we like to think of flu strains as a unitary sequence, in fact, what they represent is a whole swarm of different genetic sequences,” says Ian Lipkin, an epidemiologist at Columbia University, New York. In the short term, this quirk makes it harder to eradicate the flu, because among this “swarm” might be viruses that our immune systems do not recognise and are therefore able to sneak around our bodies unnoticed.
But this staggering rate of mutation is a double-edged sword. Above a certain rate, mutations become harmful, leading to virus strains which are burdened with genetic faults that hinder their spread. Eventually, this can lead to their extinction.

Viruses pick up errors in their genetic code as they spread, so in some cases it is possible to simply wait them out (Credit: Reuters)
Speeding up viral evolution artificially with drugs that encourage them to mutate at an even higher rate than usual could bring some benefits. First, it might weaken the virus enough to reduce the amount circulating within individual patients. This could make it easier to treat in those with severe illness. There’s already some evidence that this can work – clinical trials in the US and Japan have found that the mutation-inducing drug “favipiravir” is effective against the flu strain H1N1. Virologist Elena Govorkova at St Jude Children’s Hospital in Memphis, Tennessee, and her team have shown that the drug appears to make the flu virus less infectious.
Secondly, certain virus strains, like the types of Covid-19 – of which there are already at least six – might amass enough mutations that are harmful to themselves so that they disappear altogether. In India, there’s already evidence that this could be happening naturally. The virus is mutating at a staggering pace, and it’s been suggested that it might be heading for an evolutionary cliff all on its own.
However, regardless of how hard we try, some scientists are sceptical that we will ever be able to say that any virus is gone forever.
“The term extinct is maybe misleading,” says Lipkin. “Viruses can be present in many locations – they can lurk in people, they can lurk in materials that are stored in freezers, they can lurk in wildlife and domestic animals – it’s really impossible to say if a virus has gone extinct.” He points out that vials of smallpox still exist in freezers in at least two locations – and there’s an ongoing debate about whether to drive it to extinction more definitively.
Since most vaccination programmes ended in the 1970s, many are concerned that these rare stashes of smallpox might have the potential to spark another major global pandemic. That’s not to mention the latent threat of synthetic viruses – in 2017, a team of Canadian scientists stitched together a horsepox virus, which is a close relative of smallpox and may or may not be extinct. As with many other viruses, no one knows for sure if it has died out, but the scientists were able to recreate it using records of its genetic code and scraps of DNA they ordered over the internet.
Of course, this doesn’t mean our eradication efforts are pointless. In fact, Cobey thinks now more than ever we should be focused on whittling down the pool of human pathogens. “I hope this is a period in which we can reflect on, you know, what sort of illnesses we want to work toward eradicating,” she says. “There are lots of pathogens out there – most people don’t appreciate just how many.”
Who knows, perhaps Covid-19 will inspire a new scientific revolution, and the concept of catching several colds or the flu each year will become as alien as having to worry about smallpox./.
—
Vì sao một số loại virus gây đại dịch tự động biến mất
- Zaria Gorvett
- BBC Future
SCIENCE PHOTO LIBRARY
Đó là năm 1002. Vua Anh Ethelred II Đệ nhị đang có chiến tranh. Trong hơn một thế kỷ, các đội quân Viking dưới sự chỉ huy của các thủ lĩnh có râu tóc được chải chuốt và những cái tên như Swein Forkbeard, đã nhòm ngó vùng đất này như nơi ở mới đầy tiềm năng của họ.
Cho đến lúc đó, người Viking nhận thấy sự phản kháng của người Anh rất yếu ớt. Nhưng Ethelred quyết định phải có hành động.
Vào ngày 13/11, ông ra lệnh tất cả những người Đan Mạch trên đất nước phải bị gom lại và giết chết.
Hàng trăm người thiệt mạng, và vụ việc đã đi vào lịch sử với tên gọi là vụ thảm sát Ngày St Brice.
Hành động tàn bạo của Ethelred được chứng tỏ là vô ích, và cuối cùng phần lớn lãnh thổ nước Anh cũng bị cai trị bởi con trai của Forkbeard.
Đậu mùa tuyệt chủng
Nhưng ngày tồi tệ của người Viking ở Anh lại là món quà cho các nhà khảo cổ học hiện đại.
Hơn một nghìn năm sau, 37 bộ xương – được cho là của một số nạn nhân bị hành quyết – đã được phát hiện trong khuôn viên Đại học St John ở Oxford. Chôn cùng với họ là một bí mật.
Khi các nhà khoa học phân tích ADN từ các hài cốt hồi đầu năm nay, họ phát hiện ra rằng một trong những nạn nhân này đã xui xẻo gấp bội. Ông ta không chỉ bị giết một cách tàn bạo – vào lúc đó, ông ta còn bị bệnh đậu mùa.
Và có một ngạc nhiên khác. Đó không phải là loại virus đậu mùa mà chúng ta đã quen thuộc trong lịch sử gần đây – con virus đã bị đưa đến tuyệt chủng vang dội vào những năm 1970 trong một chương trình tiêm chủng đầy quyết tâm.
Thay vào đó, nó thuộc về một chủng hoàn toàn khác mà trước đây chưa được biết đến, và đã âm thầm biến mất hàng thế kỷ trước. Có vẻ như là bệnh đậu mùa đã bị tuyệt chủng hai lần.
Giờ đây, câu chuyện về cách các mối đe dọa dịch bệnh mới xuất hiện như thế nào có lẽ đã quen thuộc – tiếp xúc gần gũi với động vật bị nhiễm bệnh, virus nhảy từ loài này sang loài khác, ‘bệnh nhân số không’ – người đầu tiên mắc bệnh, những người siêu lây nhiễm lan truyền nó trên toàn cầu.
Nhưng điều xảy ra vào cuối chu kỳ sự tồn tại của virus chỉ mới bắt đầu thu hút sự quan tâm. Tại sao một số virus lại biến mất? Và điều gì xảy ra với chúng?
Khi mối đe dọa mà những dạng sống nguyên thủy nhỏ xíu này gây ra ngày càng trở nên nghiêm trọng, các nhà khoa học đang chạy đua để tìm hiểu.

Một trong những virus gần đây nhất đã biến mất là Sars.
Thế giới lần đầu tiên biết đến sự tồn tại của nó là vào ngày 10/2/2003, sau khi văn phòng Bắc Kinh của Tổ chức Y tế Thế giới (WHO) nhận được một email mô tả ‘một căn bệnh truyền nhiễm kỳ lạ’ đã giết chết 100 người trong vòng một tuần.
Các trường hợp mắc bệnh đầu tiên xảy ra ở Quảng Đông, một tỉnh ven biển phía đông nam Trung Quốc nổi tiếng với những nhà hàng phục vụ các loại thịt lạ thường.
Vào thời điểm đó, các khu chợ thịt sống ở địa phương tràn ngập với những con lửng, cầy hương, bồ câu, thỏ, gà lôi, nai và rắn, thường được giết thịt ngay tại chỗ, chỉ cách nơi thực khách ăn vài mét.
Những con vật bị chặt đầu và mổ bụng nằm la liệt là cảnh tượng thường thấy. Ngay cả trong những ngày đầu tiên của dịch, vẫn có thể thấy rõ Sars đã xuất hiện như thế nào.
Hai năm sau, virus này đã lây cho ít nhất 8.096 người, trong đó 774 người đã chết. Nhưng nó có thể đã tồi tệ hơn nhiều.
Sars biến mất thế nào?
Giống như họ hàng gần của nó là Covid-19, Sars có nhiều đặc điểm cần thiết để thống trị thế giới – nó là một loại virus RNA, có nghĩa là nó có thể biến đổi nhanh chóng và nó lây lan qua các giọt bắn thoát ra khi thở vốn khó mà tránh được.
Vào thời điểm đó, nhiều chuyên gia lo ngại rằng virus này có thể tàn phá ngang ngửa với khủng hoảng HIV, hay thậm chí là đại dịch cúm năm 1918, vốn đã khiến một phần ba dân số thế giới nhiễm bệnh và giết chết 50 triệu người.
Thế nhưng Sars biến mất đột ngột như khi nó đến. Đến tháng 1/2004, chỉ còn một số ít ca nhiễm – và đến cuối tháng, ca nhiễm tự nhiên bị nghi ngờ cuối cùng được công bố.
Thật lạ lùng, trong khi từ ‘bệnh nhân số 0’ được dùng để gọi người đầu tiên được biết là nhiễm virus, nhưng lại không có danh xưng tương ứng cho người cuối cùng nhiễm virus trong tự nhiên.
Nhưng danh xưng này có thể phù hợp cho một người đàn ông 40 tuổi họ Lưu ở thành phố Quảng Châu phía nam.
Vậy chuyện gì đã xảy ra?
Tóm lại, chúng ta đã may mắn. Theo Sarah Cobey, một nhà dịch tễ học tại Đại học Chicago, Sars đã bị đẩy đến tuyệt chủng nhờ vào sự kết hợp của việc truy vết tiếp xúc phức tạp và sự kỳ quặc của chính bản thân virus.

REUTERS
Khi bệnh nhân Sars bị bệnh, họ bị bệnh rất nặng. Loại virus này có tỷ lệ tử vong cao đáng kinh ngạc – gần như một trong số năm bệnh nhân không qua khỏi – nhưng điều này có nghĩa là việc xác định những người bị nhiễm và cách ly họ là tương đối dễ dàng.
Không có lây lan thêm từ những người không có triệu chứng, và thêm một điểm lợi nữa là Sars mất thời gian tương đối lâu để ủ bệnh trước khi nó lây lan được, điều này giúp những người truy vết tiếp xúc có thêm thời gian để tìm bất kỳ ai có thể đã nhiễm bệnh trước khi họ có thể làm lây lan sang những người khác.
“Nhưng đó cũng là nhờ các chính phủ và các cơ quan đã hành động nhanh chóng,” Cobey nói.
Trường hợp của bệnh nhân Liu Jianlun, người đã nhiễm virus trước khi được xác định rõ ràng là mắc bệnh, cho thấy đại dịch Sars có thể đã diễn ra theo một cách khác như thế nào.
Vị bác sĩ hô hấp 64 tuổi này đã bị nhiễm sau khi điều trị cho một bệnh nhân ở bệnh viện nơi ông làm việc ở tỉnh Quảng Đông.
Vào ngày 21/2/2003, Jianlun đến Hong Kong để dự đám cưới và nhận phòng trên tầng chín của khách sạn Metropole.
Mặc dù đã bị sốt nhẹ và các triệu chứng hô hấp nhẹ trong năm ngày, nhưng ông vẫn đủ sức khỏe để đi tham quan cùng một người họ hàng.
Nhưng ngày hôm sau, các triệu chứng của ông trở nên tồi tệ hơn, vì vậy ông đi bộ đến một bệnh viện gần đó và yêu cầu được đưa vào khu cách ly.
Đến lúc đó, ông đã vô tình lây cho 23 người, bao gồm cả du khách đến từ Canada, Singapore và Việt Nam, những người sau đó đã mang virus vào đất nước của họ, gây bùng phát dịch ở đó.
Cuối cùng, WHO ước tính rằng khoảng 4.000 ca nhiễm có thể bắt nguồn từ Jianlun, người bản thân cũng chống chọi với virus.
Nếu không có nỗ lực toàn cầu để loại trừ Sars và các đặc tính nội tại của virus giúp việc thanh toán nó dễ dàng hơn, thì không nghi ngờ gì, đại dịch có thể đã vượt khỏi tầm kiểm soát.
Nhiều vật chủ
Thật không may trường hợp này là cực kỳ bất thường.
Ngoài Sars, chỉ có hai loại virus khác đã từng bị đẩy đến tuyệt chủng một cách có chủ ý – bệnh đậu mùa và bệnh dịch tả trâu bò, căn bệnh tác động đến các loài móng guốc.
“Nó không phải là chuyện nhỏ. Thật sự rất khó đối phó đối với một loại virus thích nghi tốt,” Stanley Perlman, nhà vi sinh vật học tại Đại học Iowa, cho biết.
Cuộc chiến chống lại hai loại virus này đã chiến thắng bằng vaccine, vốn cũng nhắm đến loại bỏ bệnh bại liệt – các ca mắc đã giảm 99% kể từ những năm 1980 – và cuối cùng có thể là bệnh sởi, mặc dù gần đây những nỗ lực này đã bị cản trở bởi chiến tranh, phong trào chống vaccine và dịch Covid-19.
Vậy còn những loại virus khác đã gây ra dịch cho nhân loại trong những năm gần đây thì sao? Liệu Ebola có biến mất? Và bệnh cúm lợn đã đi về đâu?
PRESS ASSOCIATION
Thật không may, một số loại virus khó có thể bao giờ bị tuyệt chủng, bởi vì chúng ta không phải là vật chủ duy nhất của chúng.
Ở người, dịch Ebola bùng phát liên tục. Đã có ít nhất 26 trận dịch trên khắp châu Phi kể từ khi virus này được phát hiện vào năm 1976, và đó mới chỉ là những trận dịch có đủ số ca để được cơ quan y tế thu thập.
Chúng có xu hướng xảy ra khi virus lây nhiễm từ động vật – thường là dơi – sang người, sau đó lây sang người khác.
Miễn là còn có dơi, bệnh có thể sẽ luôn ở cùng chúng ta, bất kể có hay không một người nhiễm bệnh duy nhất ở bất cứ nơi nào trên Trái Đất.
Ở quốc gia Tây Phi Guinea, phân tích của Emma Glennon và các đồng nghiệp tại Đại học Cambridge đã phát hiện ra rằng các chủng virus Ebola khác nhau rất nhỏ có thể đã truyền từ động vật sang người trong khoảng 118 lần mà thường không ai để ý cả.
Thật vậy, mức độ biến đổi di truyền giữa các chủng gây ra các đợt dịch khác nhau cho thấy ‘dịch lan từ chỗ này sang chỗ khác’ đã trở nên phổ biến một cách đáng báo động.
Mặc dù đợt Ebola thứ 10 bùng phát ở Cộng hòa Dân chủ Congo đã được tuyên bố chính thức kết thúc vào ngày 25/6 năm nay – và không có bằng chứng nào là chủng virus gây ra nó vẫn tiếp tục tồn tại dai dẳng ở người – thì ngay lúc đó một đợt dịch mới lại bắt đầu.
Đợt bùng phát thứ 11 hiện chỉ giới hạn ở tây bắc đất nước, và được cho là do một loại virus Ebola hoàn toàn mới gây ra, mà loại virus này lây từ một loài động vật hoàn toàn không liên hệ gì với những loài khác.
Giới chức y tế địa phương ở các nước và WHO phải đối mặt với một số thách thức khác khi chiến đấu với Ebola.
Thiếu kinh phí đã khiến việc giám sát các ca bệnh Ebola trở nên khó khăn, trong khi sự hiện diện của các nhóm vũ trang ở các khu vực có dịch đang không đảm bảo an toàn cho các nhân viên y tế.
Một số người cũng miễn cưỡng trong việc tìm cách điều trị Ebola, thay vào đó mọi người thích ở lại cộng đồng của họ. Trong số sáu chủng Ebola, chỉ có một chủng có vaccine – chủng đã giết chết 11.000 người ở Tây Phi từ 2013 đến 2016.
Ngay cả khi có nỗ lực vô cùng lớn để loại bỏ virus ra khỏi loài người, nó vẫn sẽ lan truyền trong vật chủ ban đầu là dơi.
Điều này có nghĩa là cách duy nhất để làm virus này tuyệt chủng là loại bỏ nó trong tự nhiên mà đó là một nhiệm vụ gần như bất khả thi.
Thay đổi liên tục
Tương tự như vậy, Mers (hội chứng hô hấp cấp Trung Đông), vốn chiếm tít báo trên toàn cầu vào năm 2012 khi xuất hiện lần đầu tiên sau khi lây từ lạc đà sang người, được cho là đã lây sang người trong hàng trăm lần riêng rẽ kể từ đó.

REUTERS
“Sars đã biến mất vì không có vật chủ rõ ràng nào khác,” Perlman nói. Sars được cho là truyền sang người thông qua cầy hương, một loài động vật có vú sống trên cây trong rừng vốn được coi là một món ăn ngon ở Trung Quốc.
Perlman chỉ ra rằng virus này không thể quay trở lại loài cầy hương, bởi vì chúng không thường bị nhiễm – cá thể động vật lây virus cho người có lẽ là một trong số rất ít các con có thể bị nhiễm, và chúng có thể bị lây trực tiếp từ dơi.
Trường hợp Covid-19 thì không thể có chuyện đó.
Một lần nữa, virus này được cho là xuất hiện ban đầu ở loài dơi, trước khi truyền sang một loài động vật khác trong thời gian ngắn – có thể là tê tê – và cuối cùng là con người.
“Với Covid-19, mảnh đất cho chúng sinh sôi giờ là chúng ta,” Perlman nói. Thật ra, nó đã trở thành một loại virus hiện diện rộng rãi ở người đến mức các nhà khoa học bắt đầu tự hỏi liệu nó có lây theo cách ngược lại hay không – tức là từ người sang động vật hoang dã theo kiểu ‘lây ngược’. Điều này sẽ khiến còn khó hơn nữa để triệt tiêu bệnh dịch hơn.
Điều này dẫn đến một kịch bản khác có thể xảy ra, liên quan đến những virus tồn tại mãi ở người. Mặc dù chúng có thể tồn tại mãi với chúng ta, nhưng hóa ra các dòng virus riêng lẻ lại biến mất rất thường xuyên.
Hãy xem cúm, vốn có hai loại chính.
Đầu tiên là cúm A, vốn lây cho nhiều loài động vật khác cũng như con người – chủ yếu là các loài chim sống dưới nước, từ vịt và ngỗng cho đến các loài hoang dã quý hiếm ở Nam Cực – nhưng luôn tồn tại ở con người dưới dạng này hay dạng khác. Loại này là nguyên nhân gây ra phần lớn các ca cúm mùa – và nó cũng gây ra đại dịch.
Kế đến là cúm B, vốn chỉ lây cho người và, lạ kỳ thay, hải cẩu, – và loại cúm này không bao giờ gây ra đại dịch.
Trong nhiều năm, người ta cho rằng các chủng cúm A mà chúng ta đang sống cùng không ngừng phát triển để có thể lây sang người dễ hơn. Nhưng nghiên cứu khoa học mới nhất cho thấy không phải như vậy.
Hóa ra là bất kỳ ai qua đời trước năm 1893 sẽ không bao giờ bị nhiễm bất kỳ chủng cúm A nào tồn tại ngày nay.
Đó là vì mọi virus cúm tồn tại ở con người cho đến khoảng 120 năm trước đây đã tuyệt chủng.
Chủng gây ra đại dịch năm 1918 cũng đã biến mất, cũng giống như chủng gây ra trận dịch cúm gia cầm vào năm 1957 vốn giết chết 116.000 người ở Mỹ, và loại cúm đã lưu hành vào năm 2009, trước khi cúm lợn xuất hiện.
Các đột biến có hại
GETTY IMAGES
Các chủng cúm đã hiện diện có xu hướng tiếp tục tiến hóa theo nhiều con đường khác nhau – sau đó phần lớn sẽ đột ngột tuyệt chủng.
Cứ sau vài thập kỷ, một loại cúm mới sẽ xuất hiện để thay thế chúng, và loại cúm này thường là sự kết hợp giữa virus cúm cũ và virus mới, mới mẻ từ động vật.
“Điều đó thực sự thú vị bởi vì nếu bạn tập trung vào bất kỳ chủng cúm cụ thể nào – hoặc như bất kỳ chuỗi gene cụ thể nào đang tự tái tạo – thì tỷ lệ tuyệt chủng của chúng là rất cao,” Cobey giải thích. “Các chủng virus tuyệt chủng cứ sau vài năm. Vấn đề rất phức tạp, nhưng chúng ta thấy là tỷ lệ này rất cao.”
Điều lý thú là thay vì thích nghi với con người theo thời gian, có vẻ như H1N1 – loại virus đã gây ra đại dịch năm 1918 và cúm lợn và hiện đã biến mất – đã âm thầm tích tụ các đột biến vô dụng hoặc thậm chí còn có hại cho sự tồn tại của chính nó.
Hiện một số nhà khoa học đề xuất rằng đẩy nhanh quá trình này có thể cho phép chúng ta tận dụng sự tiến hóa nhanh chóng của các loại virus đặc hữu trên con người một cách có lợi.
Ý tưởng này đã xuất hiện trong một thời gian như là cách để loại bỏ bệnh cúm và cảm lạnh – nhưng gần đây nó cũng được đề xuất như một phương pháp chiến đấu với Covid-19.
Trung tâm của kế hoạch là sinh học của ‘virus RNA’ – một nhóm gồm nhiều mầm bệnh khó chữa nhất của loài người, bao gồm HIV, cúm, virus corona và Ebola. Vật chất di truyền của chúng làm bằng RNA chứ không phải DNA, có nghĩa là khi chúng chiếm quyền điều khiển bộ máy của vật chủ để tự nhân rộng, chúng không bao gồm bước ‘hiệu đính’ để kiểm tra lỗi.
Điều này thường được coi là không hay cho nhân loại, bởi vì những đột biến này có nghĩa là có sự đa dạng rất lớn về di truyền ở các virus RNA, cho phép chúng tiến hóa nhanh chóng – do đó bất kỳ vaccine hoặc thuốc nào để tấn công chúng đều nhanh chóng trở nên lỗi thời.
Nhưng tỷ lệ đột biến đáng kinh ngạc này là một con dao hai lưỡi.
Khi vượt quá mức độ nào đó, các đột biến trở nên có hại, tạo ra các chủng virus đầy những lỗi di truyền vốn làm cản trở sự lây lan của chúng. Cuối cùng, điều này có thể khiến chúng tuyệt chủng.

REUTERS
Thứ hai, một số chủng virus nhất định, như Covid-19, có thể tích lũy đủ các đột biến có hại cho chính chúng để chúng biến mất hoàn toàn.
Ở Ấn Độ, đã có bằng chứng cho thấy điều này có thể xảy ra một cách tự nhiên. Virus này đang đột biến với tốc độ đáng kinh ngạc, và người ta cho rằng nó đang tự hướng đến vực thẳm tiến hóa.
Tuy nhiên, bất kể chúng ta có cố gắng thế nào, một số nhà khoa học vẫn nghi ngờ rằng chúng ta có thể nói rằng bất kỳ loại virus nào sẽ biến mất vĩnh viễn.
“Thuật ngữ tuyệt chủng có thể gây hiểu lầm,” Lipkin nói.
“Virus có thể hiện diện ở nhiều nơi – chúng có thể ẩn nấp trong người, chúng có thể ẩn nấp trong các vật liệu được bảo quản trong tủ đông, chúng có thể ẩn náu ở động vật hoang dã và thú nuôi trong nhà – thật sự không thể nói được virus đã tuyệt chủng hay chưa.”
Ông chỉ ra rằng những lọ chứa virus đậu mùa vẫn tồn tại trong tủ đông ở ít nhất hai địa điểm – và tranh cãi vẫn đang tiếp diễn về liệu có nên đưa chúng đến tuyệt chủng hoàn toàn hay không.
Bài tiếng Anh đã đăng trên BBC Future.
